薄い内膜を厚くする方法 ~エストラジオール~
採卵のあと、いくつか受精卵を凍結することができました。
移植周期に、貼り薬と膣に入れる薬を2週間ほど使ってから病院にいくと、「まだ十分な厚さになっていませんね。もう少し、薬を増やして内膜が厚くなるのを期待しましょう。」
とのこと。
ちゃんと使ったつもりだったけれど、お薬は普通の飲み薬ではなかったし、使い方が良くなかったのかしら・・・
凍結胚移植では、まず子宮内膜を厚くするエストラジオールというホルモン剤を使い、その後黄体ホルモンを使って、子宮の内膜が受精卵を受け入れることができるようにします(図1)。子宮内膜で起きていることは、内膜のもとになる細胞が分裂し、一つの細胞が5個、10個と数を増やすことで、内膜が厚くなっていくのです。図1の下段では、最初1個だった細胞が、5個に分裂・増殖して、黄色の細胞の層は最初に5倍の厚さになります。さらに分裂して一つの細胞が10個になれば、10倍の厚さになるわけです。
図1.内膜が厚くなる仕組み
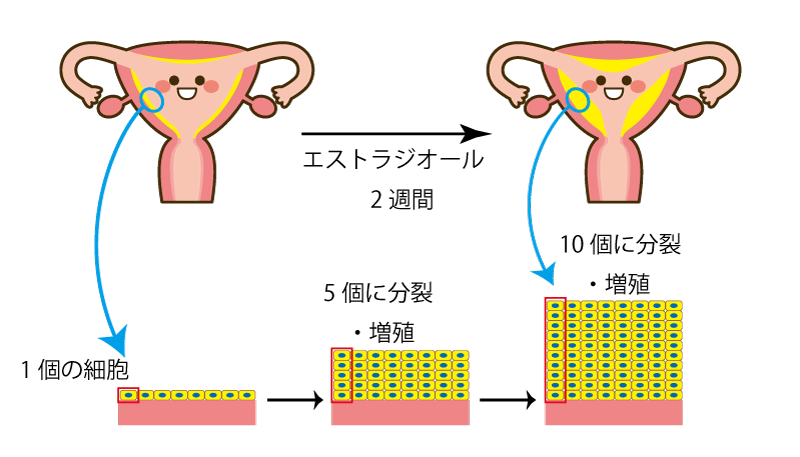
しかし、同じ種類、同じ量のお薬を使っても、内膜が十分に(約8mm以上)厚くならない患者さんもいます。子宮内膜が薄いと受精卵が着床しにくいといわれているので、医師はなんとか患者さんの内膜を厚くしようとします。
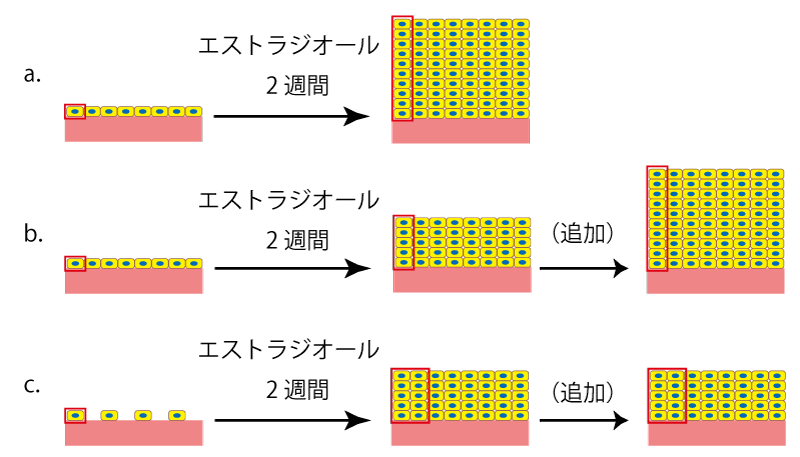
図2を見てみましょう。上段のaの場合、2週間で10倍の厚さになりました。これなら、着床には十分ですから、次の黄体ホルモン投与と移植の日を決めることになります。
ではbの場合はどうでしょう?この場合、他の方と同じ量のエストラジオールを使ったのに、内膜の元になる細胞は5つの細胞にしか分裂していないので、aの場合の半分の厚さにしかなっていません。しかしこの細胞は、もともと10個の細胞になる力を持っているので、追加でエストラジオールを使うことによってaと同じ厚さにすることができます。
図2.薄い内膜
実際、内膜の厚くなるスピードや、お薬への感受性は人によって、あるいは周期によって異なることがあるので、お薬を増やしたり(例えば飲み薬をいままで1錠だったものを2錠にする、あるいは貼り薬をいままで4枚だったものを6枚や8枚にする)、薬を使う期間を長くしたりして、厚くなることを期待するのです。
これは、特に内膜が比較的厚い方で明らかです。たとえば採卵の後、何割かの方は生理が通常より重くなりますが、これは体外受精で卵胞をたくさん育てたために、卵胞からでるエストラジオールの総量が多くなって、その結果内膜が通常より厚くなったために生理が重くなります。採卵時には通常の数倍~10倍以上のエストラジオールがでているので、同じ日数でも内膜はかなり厚くなり、「今までなかったほど生理がきつかった」とおっしゃる患者さんが珍しくありません。
ただ、どんな内膜でも厚くなるわけではありません。
図2のcの場合を見てみましょう。aとbでは内膜のもとになる細胞は8個でしたが、cでは4個しかありません。この4個の細胞がそれぞれ10個の細胞になっても、合計40個、あの場合のように80個の細胞にはならず、内膜の厚さは半分になります。さらに、これに追加のエストラジオールを投与しても、すでに10個の細胞に分裂して、分裂する力を使い切っているのでそれ以上は厚くならないのです。
実は内膜が厚くならない患者さんの多くは体質的に、あるいは子宮の病気(子宮筋腫や、お産の後)で内膜の細胞が少なくなっています。年齢が上がっていくと、内膜を作る元になる細胞は少なくなっていきますから、生理の量は減っていくのが普通です。流産の手術では、元になる細胞を手術の時に多少はとってしまうので、やはり薄くなります。またお産の後出血を止めるために子宮へ行く血の流れを少なくする処置をした場合には、酸素や栄養が行かないためにこの細胞が弱ってしまい、数が少なくなるためにその後内膜が厚くならないことがあります。
ただ、薄い内膜でも卵子が元気であれば妊娠が可能であることは、たとえば50歳くらいの女性が若い方から卵子をもらって夫の精子と受精させ、それを子宮に戻す卵子提供という治療で、着床率・生産率が普通の体外受精より高いことからも分かります。この場合、加齢によって子宮内膜は(作る細胞が少なくなっているので)薄くなっていますが、着床率・生産率はかわらないのです。どのくらい薄かったら移植しても妊娠しないのか、ということについてはよくわかっていません。
結論として、凍結胚移植の時に内膜が厚くならない場合、エストラジオールの量を増やしたり、長く使ったりすることがあります。ただ、どうしても厚くならない子宮内膜もあって、その場合には移植をしてみることも考えられます。
さて、子宮内膜が薄くなる原因として有名なのは、Asherman症候群です。
この病気は前述したように複数回の流産の手術や、お産の後の大出血の後で生理が来なくなってしまう病気です。原因は内膜のもとになる細胞の数が減っていることにあり、膜があまりに薄くなると、子宮の前の壁と後ろの壁が癒着して剥がれなくなってしまうこともあります。
この病気がはじめて文献に現れるのは1894年ですが、この疾患を集中的に研究したということでは、ユダヤ人の医師、Joseph Ashermanの功績が突出しています(図3)。
(Joseph (Gustav) Asherman/1889年9月11日-1968年10月9日)
彼はこの病気がはじめて文献に現れた頃に生まれ(1889)、後に多くの論文を発表していますが、特に自身の名を冠したこのアッシャーマン症候群の記述が有名です※1。これは子宮掻爬術による瘢痕形成と感染を伴うもので、1948年※2と1950年※3の彼の2つの論文でその特徴・治療法がはじめて明らかになりました。
Ashermanはオーストリア=ハンガリー帝国(現在のチェコ共和国)のプラハの南にあるRosoviceという町に生まれました。プラハのカレル大学で医学を学びましたが、この頃バル・コクバ組織に所属していたといいます。バル・コクバは132年にローマ帝国から独立を企てたユダヤの英雄ですから※4、おそらくシオニズム(パレスチナに思想的、現実的に帰る)の組織だったのだと思います。実際彼は1920年にイギリス領パレスチナ(後のイスラエル)に移住、その後ここで産婦人科医として様々な活動をしています(イスラエル産婦人科学会初代会長、イスラエルのプラハ・バル・コクバ同窓会会長、米国不妊学会会員、フランスおよびブラジル婦人科学会会員、国際外科学会会員、国際不妊学会副会長など)。彼が移住を決めたのはまだ、今のように紛争が起こる前の、比較的平和なパレスチナでアラブ人とユダヤ人が共存していた頃で、この環境で精力的に活動できたことと思います。ですが、1968年に彼が亡くなる頃までに、イスラエルが建国され、国内の軋轢は強くなっていきました。「故郷にかえる」という純粋な気持ちでパレスチナに移住した彼は、どんな気持ちでこの時の流れを見ていたのでしょう・・・
参考文献
※1 https://litfl.com/joseph-asherman/
※2 ASHERMAN JG. Amenorrhoea traumatica (atretica). J Obstet Gynaecol Br Emp.
1948;55(1):23-30. PMID: 18902559.
※3 ASHERMAN JG. Traumatic intra-uterine adhesions. J Obstet Gynaecol Br Emp.
1950;57(6):892-6. PMID: 14804168.
※4 https://ja.wikipedia.org/wiki/%E3%83%90%E3%83%AB%E3%83%BB%E3%82%B3%E3%82%AF%E3%83%90
