反復着床不全とは?検査を始めるタイミングと見極め方
初めての体外受精で2個、妊娠可能な胚盤胞を凍結することができました。この2個を1個ずつ、2回に分けて移植しましたが残念ながら両方とも妊娠しません。
「体外受精の成功率は100%ではないし、もう一回頑張って採卵しようね」とパートナーと話して先生に相談したところ、「反復着床不全なので、子宮側の検査をする選択枝もありますよ、お二人次第ですがよく考えて、決めて下さい」とのこと。
「え、私たちが決めるの?必要な検査なのかな?」
.jpg)
今回は着床不全の検査を始めるタイミングについて説明しようと思います。
検査をするタイミングははっきりしてない
何度か胚移植をして妊娠が成立しなかったり、化学流産になってしまったりすることを「反復着床不全」と言い、原因を調べるために母体・子宮側の検査をすることがあります。
ところが何回移植をして失敗したら検査をするべきかについては、様々な意見があって、定まっていません。
つまり「反復着床不全」は明確な定義づけがなされていないのが現状です。
ですが目安はあり、たとえば2014年の海外の文献では
「40歳未満の方が良好な胚を4個以上かつ3回以上移植しても臨床妊娠しない(子宮内に胎嚢が見えない)場合を『反復着床不全:repeated implantation failure:RIF』という」
としており、日本産科婦人科医会もこれを引用しています※1。
ここで年齢を『40歳未満』と限っているのは、それ以上の年齢だと戻した受精卵の染色体異常が多くなり、妊娠しない原因は子宮や母体側ではなく、受精卵の原因である可能性が高くなるからです。
子宮側の原因による着床不全はそれほど多くないと考えられている
では、受精卵に異常がなかったら、どのくらいの人が妊娠・出産しているのでしょう?
これは、言い換えれば「子宮側の原因で妊娠・出産しないということが、どの程度の人に存在するのか」という話になります。
よく引用されるのは「染色体検査をして異常がなかった受精卵のみを移植したとき、どのくらいの人が妊娠するか」という2021年の論文です※2。
この論文では、「染色体が正常の受精卵を移植すれば、初回で64.8%の方が分娩に至る」とされています。
もちろん残り4割弱の方は1回では分娩に至らないのですが「3回続けて染色体正常胚を戻すと、92%の方が出産に至る」という試算になっています。
ですからこの論文に基づけば「子宮側の原因による着床不全は、多く見積もっても全体の8%に過ぎない」ということになります。
受精卵の染色体異常による反復着床不全は年齢が上がると多くなる
受精卵が染色体異常になる確率が高ければ高いほど、複数回の着床不全や流産の原因は子宮側でなく、受精卵側にある可能性が高くなります。
受精卵の染色体異常の割合が女性の年齢でどのように推移していくかについては、これも有名な2013年の論文があります※3。
この論文によれば、受精卵の染色体異常の率は35歳くらいまでは30%程度ですが、38-39歳で50%、41歳で70%を超えてしまいます。
※クリニックで診療している実感としても、30代前半の方の体外受精では1-2回で継続妊娠となって卒業される方が大多数ですが、35歳を超えると卒業までにかかる体外受精治療の回数は増えていくように思えます。
この論文をもとにして、受精卵を1個、2個、3個戻すごとに、その中に1個でも染色体正常の受精卵が入っている確率(出産に至りやすくなります)を計算してみたのが、表1です。
表1.1個でも染色体正常の受精卵を戻せる確率
|
年齢 |
一つの受精卵が染色体正常である確率 |
1個は染色体正常胚を戻せる確率 |
||
|---|---|---|---|---|
|
1個 |
2個 |
3個 |
||
|
<35歳 |
0.7 |
0.7 |
0.91 |
0.97 |
|
38-39歳 |
0.5 |
0.5 |
0.75 |
0.88 |
|
41歳> |
0.3 |
0.3 |
0.51 |
0.66 |
38-39歳の方では2回移植しても4人に1人は2回とも染色体が異常、41歳以上の方では2回戻しても実に49%、ほぼ半数の方が2回とも染色体異常、となります。
また、染色体正常の胚を移植してもおよそ7割(0.7倍)しか出産には至らないので、少なくとも1個の受精卵が染色体正常で赤ちゃんになる確率(染色体が正常である確率x0.7)と、その受精卵を1個、2個、3個戻したときに一人は赤ちゃんを得られる確率を示したのが表2です。
表2.1個でも赤ちゃんになる受精卵を戻せる確率(=生児獲得率)
|
年齢 |
一つの受精卵が生児を獲得する確率 |
1個は赤ちゃんになる胚を戻せる確率 |
||
|---|---|---|---|---|
|
1個 |
2個 |
3個 |
||
|
<35歳 |
0.49 |
0.49 |
0.74 |
0.87 |
|
38-39歳 |
0.35 |
0.35 |
0.58 |
0.73 |
|
41歳> |
0.21 |
0.21 |
0.38 |
0.51 |
これを見ると、38歳の方が3個移植をしても赤ちゃんができない場合は、27%(1-0.73)の確率で受精卵に原因がある可能性がある、ということになります。
そういわれると、「もう何回か、先に移植をしてみようかな」と考える方もでてくるのではないでしょうか。
染色体異常が高度だと早い時期に発生が止まる
さらにあまり紹介されないのですが、この論文では「23種類ある染色体の何種類が、通常の2本以外(1本、あるいは3本以上など)か」という統計が年齢別に出ています(この論文のFigure3)。
図1.様々な染色体異常
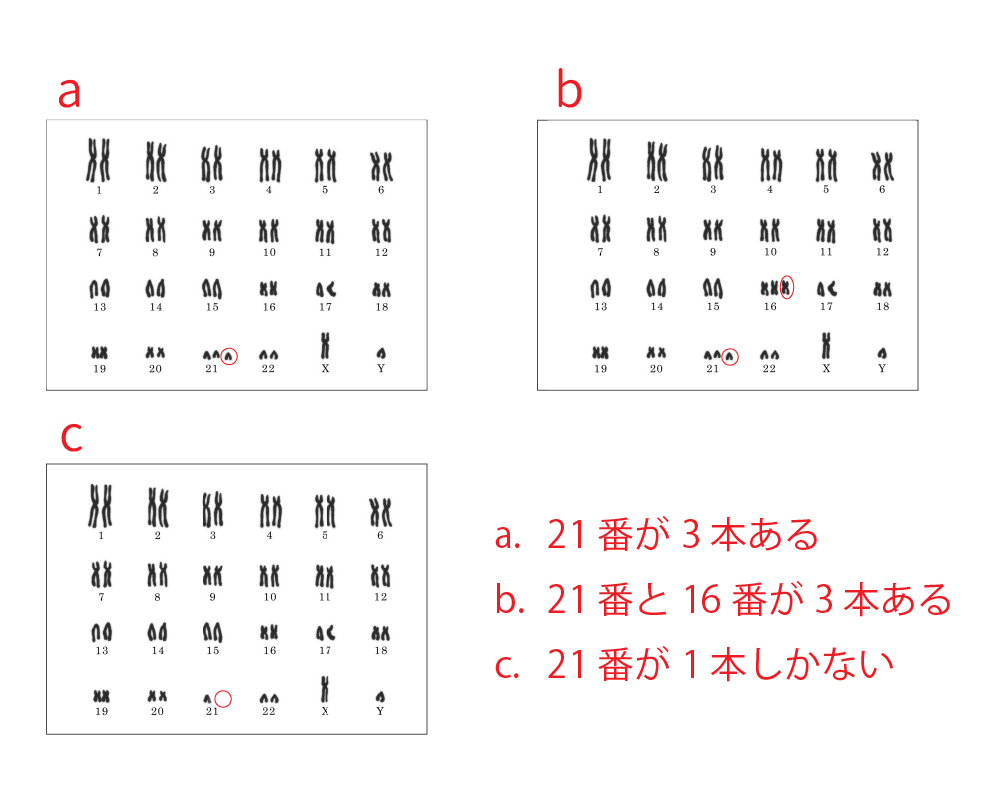
たとえば21番の染色体が3本あるのはダウン症(図1.a.)ですが、21番が3本あるのに加えて16番が3本ある受精卵はどうでしょう(図1.b.)?
ダウン症の細胞より、遺伝子の数の異常(2本でない対)が多いので細胞の分裂する力が弱く、早くに発生しなくなりそうです。
言い方を変えれば、1種類の染色体の本数が異常な場合は妊娠反応が出た後「流産」となるかも知れませんが、2種類以上の染色体に異常があれば(着床しない、あるいは着床してもすぐ発生が止まって)妊娠反応さえ出ないかも知れないのです。
2種類以上の染色体の数に異常がある率は36歳までは10%以下ですが、37歳で10%を超え、43歳では50%以上の受精卵が2種類以上の染色体の数に異常がみられます。
複数の染色体の数に異常がある場合以外にも、染色体が2本あるところ1本しかない場合(monosomy/モノソミー)は、受精卵の染色体異常としては50%くらい見られるのに、流産の染色体異常にはほぼ見られなくなります。図1.c.は21番染色体が一本しかなく、モノソミーになっています。
2本あるはずのものが1本しかない染色体異常は、着床してもすぐ発生が停止して、胎嚢が見えるところまで発生しないと考えられます。
このように、胎嚢が見えない反復着床不全では流産した場合に比べて、2種類以上の染色体異常やモノソミーなどの、正常の受精卵と遺伝子の量の違いが大きい可能性があるのです。
ですから複数回の着床不全(妊娠反応が出ない)や流産を繰り返した場合、本当はまず戻した受精卵の染色体が正常だったのかどうかを、受精卵の染色体検査や、流産内容の染色体検査で調べるべきなのです。
ところが、現在日本で受精卵の染色体検査(PGTA)を行おうとすると、染色体検査分だけでなく体外受精治療そのものまで自費になってしまうため、現実問題としてPGTAが非常に行いにくくなっています。
結論として、その方の年齢や、これまでに戻した胚のグレードを考え併せて「この方の受精卵ひとつ当たりの染色体異常率はこのくらいだろうから、何回位移植して継続妊娠が得られなかったら、子宮側の検査を考えよう」ということを、潜性と相談するべきでしょう。
こぼれ話〜「確率」の歴史
さて、今回頻繁に出てきた「確率」という考え方は比較的新しく、1654年にパスカルとフェルマーという二人の数学者が行った手紙のやり取りがその最初だといわれています。
最初に問題になったのは、「3回勝ったら賞金全額を取る勝負で、Aは2回、Bは1回勝ったところで、勝負を中断しなければならなくなった。AとBはいくらずつ、賞金を分けるべきか」という、途中で終わった賭け事の後始末問題です。
この手紙のやりとり、実はパスカルが様々な問題を解いたものの、自分と同じくらい頭の良い人に意見を聞いて正しいことを確かめたい、ということから始まったようです。
ですから最初に答えを発見したのはパスカルということになります。
パスカルは本当に様々な才能を持った天才で、その哲学の著書パンセの中で「人間は考える葦である」と言ったのも彼ですし、気体の体積に関する法則を発見したことで気圧の単位にも彼の名前「(ヘクト)パスカル」が残っています。
それまで神のみぞ知る、と言う意味で「game of chance」と呼ばれていた2つ以上のサイコロの出た目に賭ける遊び(日本では「チンチロリン」という愛称があります)について、出る目の確率をはじめて正しく計算したのも彼だといわれています。
1650年代といえば、フランスで太陽王ルイ14歳が王様になり、日本では水戸黄門が「大日本史」を書き始めたころですが、それまで「確率」という考え方がなかったというのは、ちょっと驚きですね。
参考文献
※1:Coughlan C, et al. Recurrent implantation failure: definition and management.
Reprod Biomed Online. 2014;28(1):14-38. PMID: 24269084.
※2:Pirtea P, et al. Rate of true recurrent implantation failure is low: results of three successive frozen euploid single embryo transfers. Fertil Steril. 2021 Jan;115(1):45-53. PMID:33077239.
※3:Franasiak JM, et al. The nature of aneuploidy with increasing age of the female partner: a review of 15,169 consecutive trophectoderm biopsies evaluated with comprehensive chromosomal screening. Fertil Steril. 2014;101(3):656-663. PMID: 24355045.