卵管留水腫とは?着床不全との関係をわかりやすく解説
前回のコラムでは「反復着床不全」について説明しました。
(「反復着床不全」をあまりご存知のない方は以下の記事からお読みください)
そこで今回から、着床を妨げる原因であることがほぼ確実と言われている病気をいくつか見ていくことにします。
最初は「卵管留水腫」です。
発症のメカニズム
卵管留水腫は「卵管に炎症が起こり、それによって卵管が水や卵子を運ぶ力を失う結果、たまってしまった水で卵管が膨らんでしまう病気」です。
図1
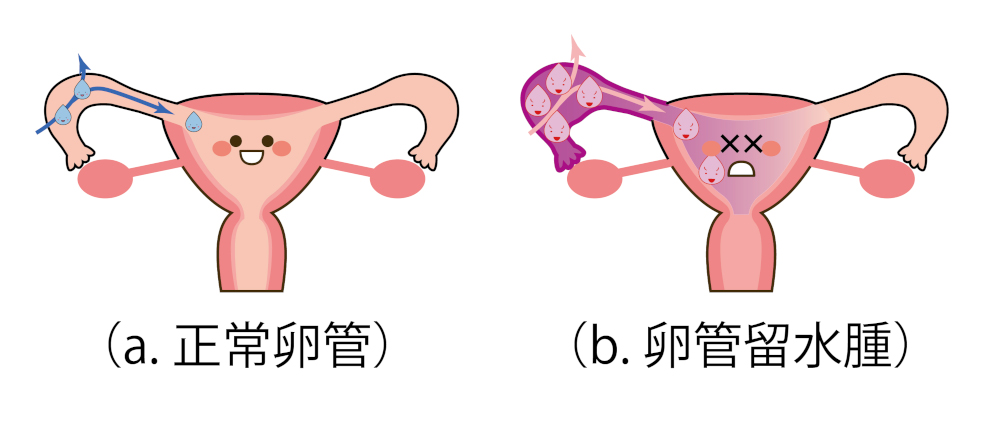
卵管は、通常いつも壁からしみ出る水によって湿った状態で、その水の一部は壁に吸収され、一部は子宮側に流れるという循環を繰り返し、常に新しくなっています(図1a)。
ところが、壁が炎症を起こすとしみ出す液の量が多くなり、一方吸収される液の量は少なくなるので、水がたまると考えられています(図1b)。
たまった炎症性物質を含む液体は子宮の方にも流れて、これが子宮の環境を悪くすると考えられます。
診断〜超音波と子宮卵管造影
卵管留水腫にはさまざまなタイプがありますが、大きく分けて
- 生理周期のどの時期でも卵管に溜まっている水が見られるタイプ
- 生理周期のある時期にしか卵管に溜まっている水が見られないタイプ
に分かれ、「ある時期にしか卵管に溜まっている水が見られないタイプ」の診断には注意が必要です。
超音波による検査の場合、どの時期でも見られるタイプでは、そのタイミングがいつであっても水がたまった卵管が見えるので診断はそれほど難しくありません。
しかし見える時期が限られているタイプでは、診断のためには水が溜まりやすい時期(多くは排卵期です)を選ぶ必要があります。
一方、子宮卵管造影による検査では、レントゲンを通さない液体(造影剤)を入れることにより、卵管内の液量を強制的に増やします。
そのため、液量が少なくなっている場合でも、膨らみやすくなっている卵管がソーセージのように太く映るようになるので、比較的簡単に診断することができます。
卵管留水腫は着床率をどの程度下げるのか
卵管留水腫があると、体外受精の妊娠率(着床率)が下がることはほぼ確実です。
2020年の卵管流水種についてのcochrane review(世界でもっとも信頼できると言われている、たくさんの研究の結果をまとめたもの)では、治療をしないで胚移植をした場合の臨床妊娠率が19%だとすれば、手術をするとこれが27-52%に上昇すると試算しています※1。
ただ、手術をしなくても19%は妊娠するのも確かです。
この19%にあたる人にとっては、卵管留水種の治療は必要ありませんし、後で述べるように手術の方法によっては卵巣に行く血流を妨げてしまうリスクが高くなるだけ、ということになります。
本当は、子宮の中の炎症など環境の検査を行って、手術をした方がよい卵管留水腫かどうかがわかるとよいのですが、現時点ではそれを診断する方法はありません。
ちにみに、この文献では生児獲得率(赤ちゃんを得られる確率)が下がるかどうかははっきりしないと言っています。
ということは厳密に言えば、治療をすると妊娠する人は増えるが、赤ちゃんを生むところまで行く人の数は同じ、つまり弱い受精卵だけが、卵管留水腫の悪影響を受けるかもしれないという可能性は残っています。
治療法とその副作用
図2.卵管留水腫の治療

卵管留水腫に対する治療の方法は様々ですが、大きく分けて
a)卵管を切り取ってしまうもの(摘出、図2a)
b)卵管から液が逆流しないように子宮と卵管の間を切り離したり、子宮側の卵管をつまんでふさいでしまうもの(クリッピング、図2b)
c)たまった液を移植の前に注射器で吸い出して、子宮に流れてこないようにするもの(卵管内容液吸引、図2c)
の3つが主に行われています。
このうちc)の「卵管内容液吸引」は、炎症性の水が子宮に流れてくる可能性が少しですが、あります。
最初に紹介した論文では確実に妊娠率が上がるのはa)の卵管を取ってしまう手術の場合で、b)や、c)の場合でははっきりした結果が得られていない、つまり効果があるかどうかわからないと書かれています。
ところが妊娠率の面では効果が確実と言われているa)の摘出法は、体外受精の時にとれる卵子の数を少なくしてしまうと言われています※2。
なぜなら卵巣に行く血管も一緒に縛って閉じてしまうので、手術をした側の卵巣へ血液が行きにくくなってしまうからです。
これを裏付けるように、注意して図2bのように卵巣に行く血管を切断しないようにクリッピングをすれば、その後にとれる受精卵の数は変わらないという研究もあります※3。
どの治療法が良いのかの結論
結論として、はっきりした卵管留水腫がある場合
- まずARTを行って移植してみる
- 反復着床不全が疑われるようなら早めに卵管留水腫の治療をする
- その際にAMHの値が低かったり、手術予定の側の卵巣からしか卵子がとれていないようなら、先に卵子をとっておく、あるいは卵管摘出ではなくクリッピング法を選ぶ
という方針がよさそうです。
こぼれ話〜Fallopius
ところで、卵管のことを英語ではfallopian tube とよびます。
この名前は、初めて卵管を解剖学的に正しく記載した16世紀のイタリアの解剖学者、ガブリエレ・ファロッピオ/Gabriele Falloppio(ラテン名Fallopius)(図3、文献ⅳより)に由来します。
(ガブリエレ・ファロッピオ/1523年 - 1562年)
彼は、1561年に著書”Observationes anatomicae“(観察解剖学)の中で「卵管は子宮から出て、卵巣に向かってラッパのように口をあけた、『卵巣とは連続していない』開放性の管である」ことをはじめて記載しました。※4
今から考えれば「見ればわかるでしょ」というこの解剖学的関係は、当時としてはセンセーショナルな発表でした。
というのは、紀元前300年以上前のアリストテレスの時代から、男性も女性も「子どもを作る能力」は「精液」によっていて、そのため男女とも身体の中で精液が作られるところ(精巣と卵巣)から管がでて、外にこれを運ぶようになっている、と考えられていたからです。
(アリストテレス/紀元前384年-紀元前322年)
ですからファロッピオが発見するまで、卵管は卵巣(これも精巣だと考えられていたようです)から出る(精液を通す)管だと考えられ、「精液を通す管」と呼ばれていました。
精子がレーウェンフックによって発見されるのは1677年、受精卵が精子と卵子の核の融合で起こることがわかったのは1875年ですが、ファロッピオはその遙か昔に、自分が見たもののみを信じて「卵管は開いた管で、卵巣からでる管ではない」と、(なんとその機能を理解しないまま!)勇気を持って宣言したことになります。
「(機能から考えて)卵管と卵巣はつながっている」とほとんどの人が考えていた当時、この宣言は医師や解剖学者にとって「それでも地球は動く」位のインパクトがあったはずですが、キリスト教の教えに反したわけではなく、また彼自身の信頼度も高かったために、大学の教授の座を追われることなく、その後も研究にいそしむことができたようです。
ちなみにこの”Observationes anatomicae“(観察解剖学)という本には、図譜が一枚もなく、文字だけで解剖学的な位置関係を記述してあるそうですが、それでも当時の医学生・解剖学者は競って読んだと言います。
たとえ図がなくても、記述さえしっかりしていれば誰にでもわかるという証拠で、このコラムにイラストや図を苦労して使っている私としては、ちょっと耳の痛い話です。

参考文献
※1:Melo P, et al. Surgical treatment for tubal disease in women due to undergo in vitro fertilisation. Cochrane Database Syst Rev. 2020 Oct 22;10(10):CD002125.PMID: 33091963.
※2:Reitz L, et al.Ovarian Follicular Response Is Altered by Salpingectomy in Assisted Reproductive Technology: A Pre- and Postoperative Case-Control Study. J Clin Med. 2023 Jul 27;12(15):4942. PMID: 37568343.
※3:Li J, et al. Proximal tubal occlusion first or oocyte retrieval first for patients with hydrosalpinx? Arch Gynecol Obstet. 2024 Apr;309(4):1597-1608. PMID:38308732.
※4:SPEERT H. Gabriele Falloppio and the fallopian tubes. Obstet Gynecol. 1955; Oct;6(4):467-70. PMID: 13254064.

